- מְחַבֵּר Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:07.
- שונה לאחרונה 2025-01-24 08:55.
חסימה אטריואטריקולרית היא הפרה פיזיולוגית של העברת דחפים עצביים דרך מערכת ההולכה של הלב מהחדרים לפרוזדורים. השם המסובך לכאורה מגיע מהמילים הלטיניות atrium ו-ventriculus, שמציינות את האטריום והחדר, בהתאמה.
על הלב, המבנה שלו ומערכת ההולכה שלו
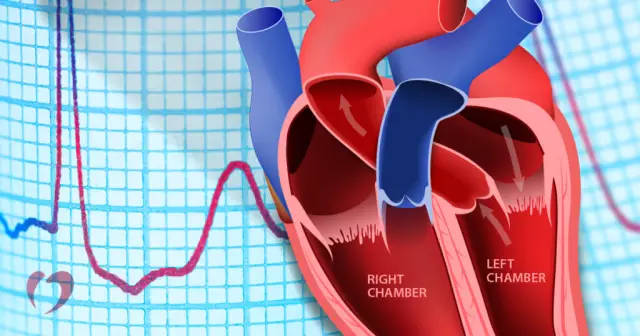
לב האדם, כמו יצורים חיים רבים אחרים הקשורים ליונקים, מורכב מהחלק הימני והשמאלי, שלכל אחד מהם יש אטריום וחדר. דם מכל הגוף, כלומר ממחזור הדם המערכתי, נכנס תחילה לאטריום הימני, ולאחר מכן לחדר הימני, ואז דרך הכלים אל הריאות. דם מועשר בחמצן ממחזור הדם הריאתי מהריאות זורם לאטריום השמאלי, ממנו הוא נכנס לחדר השמאלי, ומשם הוא מועבר דרך אבי העורקים לאיברים ורקמות.
זרימת הדם בלב מבטיחה את תפקוד מערכת ההולכה שלו. בזכותה מתרחשת פעימות הלב הנכונות - התכווצות בזמן של הפרוזדורים והחדרים וזרימת הדם דרכם. תוך הפרה של העברת דחפים עצביים בין הפרוזדורים לביןעל ידי החדרים, האחרונים מתכווצים לאט מדי או מחוץ לזמן - לאחר פרק זמן ארוך לאחר התכווצות פרוזדורים. כתוצאה מכך, עוצמת זרימת הדם משתנה, היא לא משתחררת לכלי הדם בזמן הנכון, יש ירידה בלחץ ושינויים רציניים נוספים בתפקוד מערכת הלב וכלי הדם.
למה חסימת AV מסוכן?
מידת הסכנה של חסימה אטריו-חדרי תלויה בחומרתו. צורות קלות של הפרעות הולכה עשויות להיות אסימפטומטיות, צורות מתונות דורשות בירור של הסיבות וטיפול למניעת אי ספיקת לב. עם חסימה מלאה, מוות מיידי יכול להתרחש מדום לב. לכן אי אפשר להתעלם מהפרת ההולכה העצבית בלב, גם אם כרגע אין סימנים חמורים למחלה.

סיווג לפי דרגת חסימת AV
בלוק לב AV מגיע בכמה סוגים ותתי סוגים. לפי חומרה, הם מבחינים: בלוק AV מדרגה ראשונה, לרוב לא מלווה בהפרעות חיצוניות כלשהן ובמקרים רבים היא הנורמה, בלוק מדרגה שנייה, אשר, בתורה, מתחלקת לשני תת-סוגים: סוג 1 (Mobitz 1, או חסם ונקבאך) וסוג 2 (מוביץ 2), וחסימה מדרגה שלישית - הפסקה מוחלטת של העברת דחפים עצביים מהפרוזדורים לחדרים.
בלוק AV תואר ראשון
חסימת AV מדרגה 1 עשויה להיות התרחשות פיזיולוגית נורמלית בחולים צעירים. זה מאובחן לעתים קרובות אצל ספורטאים מאומנים באופן קבוע, והם גם נחשביםהנורמה. עם חסימה זו, לאדם בדרך כלל אין תסמינים בולטים המעידים על בעיות לב. חסימת AV מדרגה ראשונה בהיעדר סימני מחלה לרוב אינה מצריכה טיפול, אך ייתכן שיהיה צורך בנוכחות חריגות אחרות בעבודת הלב. גם במקרה זה, הרופא עשוי לרשום א.ק.ג חוזר, ניטור א.ק.ג יומי ומחקרים נוספים, כגון אקו לב (אולטרסאונד של הלב). בבדיקת אלקטרוקרדיוגרמה, בלוק אטריו-חדרי מדרגה 1 מופיע כעלייה במרווח בין גלי P ו-R, בעוד שכל גלי P תקינים ואחריהם תמיד מתחמי QRS.

2nd degree
חסימת AV של דרגה 2 היא, כפי שכבר תואר לעיל, הסוג הראשון והשני. עם הקורס לפי הגרסה הראשונה (Mobitz 1), זה יכול להיות אסימפטומטי ואינו מצריך טיפול. במקרה זה, הבסיס הפיזיולוגי להתרחשות החסימה הוא בדרך כלל בעיה בצומת האטrioventricular. בלוק AV מסוג Mobitz מדרגה 2 היא בדרך כלל תוצאה של פתולוגיה במערכת ההולכה התחתונה (His-Purkinje). ככלל, זה ממשיך עם תסמינים ברורים ודורש אבחון נוסף וטיפול מהיר כדי למנוע התפתחות של חסימה מלאה עם דום לב.
חסימת AV על ה-ECG (דרגה שנייה סוג 1) מתאפיינת בעלייה פרוגרסיבית של מרווח ה-PR, שלאחריה נושר קומפלקס QRS ולאחר מכן - החזרת קצב קרוב לנורמה. ואז הכל חוזר על עצמו. מחזוריות זו נקראת כתבי העת של סמוילוב.ונקבאך. הסוג השני של בלוק AV מדרגה שנייה על ה-ECG מאופיין בצניחת קבועה או ספונטנית של קומפלקס QRS, בעוד הארכה של מרווח ה-PR, כמו ב-Mobitz סוג 1, אינה מתרחשת.

3rd degree
חסימת AV מדרגה 3 יכולה להיות מולדת או נרכשת. הוא מאופיין בהיעדר מוחלט של דחפים העוברים מהפרוזדורים לחדרים, ולכן נקרא חסימה מלאה. מכיוון שדחפים אינם מוליכים דרך צומת הלב האטrioventricular, קוצבי לב מסדר שני מופעלים כדי לתמוך בדחיפות בעבודת הלב, כלומר, החדר פועל לפי הקצב שלו, שאינו קשור לקצב הפרוזדור. כל זה גורם להפרעות קשות בתפקוד הלב ובעבודת מערכת הלב וכלי הדם. חסימה מדרגה שלישית דורשת טיפול מהיר מכיוון שהיא עלולה להוביל למוות של המטופל.
ב-EKG, בלוק מדרגה 3 נראה כך: אין קשר בין גלי P למתחמי QRS. הם מוקלטים בזמן הלא נכון ובתדרים שונים, כלומר מתגלים שני מקצבים לא קשורים, האחד פרוזדורי והשני חדר.
סיבות לחסימת AV
הגורמים הנפוצים ביותר להפרעת חסימת AV הם טונוס נרתיק מוגבר אצל ספורטאים, טרשת ופיברוזיס של מערכת ההולכה הלבבית, מחלת מסתמים, דלקת שריר הלב, אוטם שריר הלב, הפרעות אלקטרוליטים ושימוש בתרופות מסוימות, כגון לב. גליקוזידים (דיגוקסין,"קורגליקון", "סטרופנטין"), חוסמי תעלות סידן ("אמלודיפין", "וראפמיל", "דילטאזם", "ניפדיפין", "סינריזין"), חוסמי בטא ("ביסופרולול", "אטנולול", "קרוודילול"). חסימה מלאה עשויה להיות מולדת. פתולוגיה זו מתועדת לעתים קרובות בילדים שאמהותיהם סובלות מזאבת אריתמטית מערכתית. סיבה נוספת לחסימה מדרגה שלישית נקראת מחלת ליים, או בורליוזיס.
תסמינים של חסימת AV
בלוק אטריו-חדרי ממעלה 1, כמו גם בלוק מדרגה 2 מהסוג הראשון, בדרך כלל לא מלווה בתסמינים כלשהם. עם זאת, עם החסימה מסוג מוריץ 1, נצפים סחרחורות והתעלפויות בחלק מהמקרים. הסוג השני של התואר השני מתבטא באותם סימנים, כמו גם עכירות התודעה, כאבים בלב ותחושת עצירתו, עילפון ממושך. תסמינים של חסימה אטריו-חדרית מלאה הם ירידה בקצב הלב, חולשה חמורה, סחרחורת, הפסקות אספקה, עוויתות, אובדן הכרה. גם דום לב מלא עם תוצאה קטלנית עלול להתרחש.

אבחון של חסימת AV
אבחון של חסימה אטריו-חדרית מתבצע באמצעות אלקטרוקרדיוגרפיה. לעתים קרובות, חסימת AV של דרגה 2 (כמו גם 1) מזוהה במקרה במהלך א.ק.ג. ללא תלונות במהלך בדיקה רפואית מונעת. במקרים אחרים, האבחון מתבצע בנוכחות כל תסמין שיכול להיותהקשורים לבעיות במערכת ההולכה של הלב, כגון סחרחורת, חולשה, הפסקות אפל, עילפון.
אם מטופל מאובחן עם חסימת AV על ידי א.ק.ג. ויש אינדיקציות לבדיקה נוספת, הקרדיולוג ממליץ בדרך כלל על מעקב א.ק.ג 24 שעות ביממה. זה מתבצע באמצעות מוניטור הולטר, לכן הוא מכונה לעתים קרובות גם ניטור הולטר. תוך 24 שעות יש רישום אק ג מתמשך, בעוד אדם מנהל אורח חיים רגיל ואופייני - זז, אוכל, ישן. הבדיקה אינה פולשנית וגורמת אי נוחות מועטה או ללא אי נוחות.
לאחר סיום רישום האלקטרוקרדיוגרמה, הנתונים מהמוניטור מנותחים עם הוצאת מסקנה מתאימה. היתרון של שיטת אבחון זו, בהשוואה לרישום אק ג הקצר הרגיל, הוא שניתן לברר באיזו תדירות מתרחשות חסימות, באיזו תקופה ביום הן נרשמות לרוב ובאיזו רמת פעילות המטופל.
טיפול
זה רחוק מתמיד שחסימה אטריו-חדרית מהדרגה הראשונה, כמו גם השנייה, דורשת התערבות רפואית. עם ה-1 באמצעים טיפוליים, ככלל, אין צורך. כמו כן, סוג 2 עד סוג 1 (מוריץ 1) בדרך כלל אינו מקבל טיפול, אם כי ייתכן שתומלץ על בדיקות נוספות לאיתור בעיות לב קשורות.
הכרחי טיפול בבלוק AV עבור מוריץ מדרגה 2 סוג 2, כמו גם לחסום מדרגה שלישית חלקית או מלאה, בגלל הפרה כה משמעותיתהולכה יכולה להוביל למוות פתאומי. השיטה העיקרית לתיקון תפקוד לא תקין של הלב היא התקנת חולה עם קוצב לב (EX), זמני או קבוע. כמו כן נקבע טיפול תרופתי ספציפי - אטרופין ותרופות אחרות. תרופות אינן מסוגלות לרפא אדם עם מחלה זו ובדרך כלל משתמשים בהן בתקופה שלפני השתלת קוצב הלב.
הכנה להתקנת EKS
הכנה להשתלת קוצב כוללת, בנוסף לאלקטרוקרדיוגרפיה, אקו לב - אולטרסאונד של הלב. אקו לב מאפשר הדמיה של הקיר, החללים והמחיצות של הלב ומזהה כל מחלה ראשונית שיכולה להיות הגורם לחסימת AV, כגון פתולוגיה של מסתמים. אם קרדיולוג זיהה בעיות לב במהלך בדיקת אולטרסאונד, טיפול נלווה מתבצע במקביל לטיפול בחסימה פרוזדורונית. הדבר חשוב במיוחד במקרים בהם הפתולוגיות הללו הן הגורם להפרעות הולכה. כמו כן נקבעים מחקרים קליניים סטנדרטיים - בדיקות דם ושתן. אם למטופל יש מחלות של איברים ומערכות אחרות, ניתן להמליץ על אמצעי אבחון מתאימים בתקופה שלפני הניתוח.

השתלת קוצב לב לשעבר
התקנה של קוצב עם אבחנה כמו חסימת AV היא התערבות כירורגית מתוכננת. זה יכול להתבצע הן בהרדמה כללית והן בהרדמה מקומית. מנתח דרך הווריד התת-שפתימוליכה אלקטרודות לכיוון הלב, שמתקבעות שם. המכשיר עצמו נתפר מתחת לעור בטכניקה מיוחדת. הפצע תפור.
EX הוא תחליף קוצב לב מלאכותי המוליך דחפים מהפרוזדורים לחדרים ומנרמל את פעימות הלב. עקב גירוי תקופתי או מתמשך, החדרים מתכווצים בסדר הנכון ובמרווח הנכון, הלב מבצע את תפקיד השאיבה שלו במלואו. מערכת הדם אינה חווה גודש ושינויים פתאומיים בלחץ, והסיכון לתסמינים כגון סחרחורת, אובדן הכרה ואחרים המופיעים בדרך כלל בחולים המאובחנים עם חסימת AV מופחת באופן משמעותי, וכך גם הסיכון למוות פתאומי ממעצר. פעילות לב.

לאחר ניתוח
התקופה שלאחר הניתוח, אם אין בעיות בריאות אחרות המסבכות את מהלך, בדרך כלל אינה מלווה בהגבלות רציניות. החולה רשאי ללכת הביתה למשך 1-7 ימים, לאחר שעשה בעבר מחקר מסוים. הטיפול בפצע באזור הגוף המושתל של המכשיר מתבצע על פי המלצות הרופא. הסרה של תפרים נחוצה אם הם מיושמים בחומר תפרים שאינו מתמוסס מעצמו. אם במהלך התקנת הקוצב הפצע נסגר עם תפר קוסמטי, אין צורך להסירו.
השבועות הראשונים לאחר השתלת קוצב לב, מומלץ להימנע ממאמץ גופני, וכן להגן על אזור התפרים (ספורט, אם אין התוויות נגד, ניתן להתחיל לאחרמספר חודשים לאחר התייעצות עם רופא). ייעוץ מעקב עם קרדיולוג נקבע כחודש לאחר ההליך. לאחר מכן הבדיקה מתבצעת שישה חודשים לאחר מכן ושוב שנה ממועד ההשתלה, ולאחר מכן מדי שנה.
זמן ה-EKS תלוי בגורמים רבים. בממוצע, תקופה זו היא 7-10 שנים, ואצל ילדים היא בדרך כלל הרבה פחות, מה שקשור בין היתר לצמיחת הגוף של הילד. השליטה בסטימולטור, כמו גם תכנותו עבור מטופל מסוים, מתבצעת על ידי רופא. בדיקת ביצועי המכשיר חייבת להתבצע בזמן. כמו כן, במידת הצורך, התוכנית מותאמת - הפרמטרים שצוינו של תפקוד. זה עשוי להיות נחוץ אם קוצב הלב לא עושה את עבודתו: קצב הלב נמוך מדי או גבוה מדי ו/או המטופל לא מרגיש טוב. כמו כן, הרופא יכול לקבוע הגדרות אחרות כאשר אורח חייו של אדם משתנה ואין גירוי מספיק, למשל, במהלך ספורט פעיל.

הסיבה העיקרית לכשל של ה-EKS היא ירידה בקיבולת הסוללה - פריקתה. במקרים כאלה יש להחליף את המכשיר בחדש ויש צורך בהתייעצות עם קרדיולוג. האלקטרודות הממוקמות בחלל הלב נשארות בדרך כלל לכל החיים ואינן דורשות החלפה אם הן פועלות כראוי, מה שמאפשר לאדם לחיות באופן מלא, למרות בעיות לב.