- מְחַבֵּר Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:07.
- שונה לאחרונה 2025-01-24 08:55.
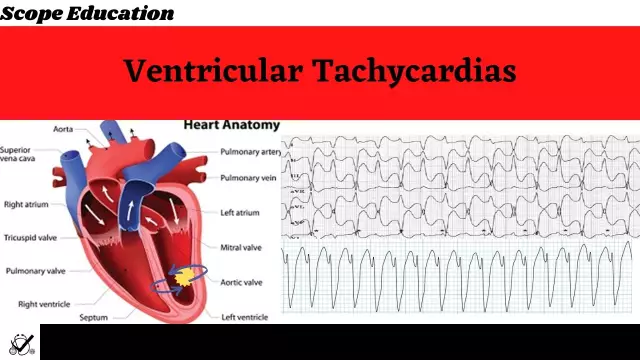
טכיקרדיה חדרית מאופיינת בהאצה של קצב הלב מעל 100 פעימות לדקה. עם מקור בקיבה. ב-90% מהמקרים זה מתרחש אצל אנשים עם נגעים אורגניים של קצב הלב. לרוב, הפרעת קצב קשורה למחלה איסכמית. אוטם שריר הלב, מומי לב מולדים וראומטיים, או סיבוכים שונים לאחר טיפול בתרופות פסיכוטרופיות או חומרי הרדמה מסוימים יכולים גם הם להוביל לטכיקרדיה.

תסמינים
הסבירות למחלה זו עולה עם הגיל. גברים רגישים לזה יותר מנשים. אצל אנשים מתחת לגיל 35, על רקע דלקת שריר הלב, קרדיומיופתיה היפרטרופית, עלולה להתפתח גם טכיקרדיה חדרית. התסמינים כאן הם:
- תחושה של דופק חזק, סחרחורת,חרדה;
- קוצר נשימה, כאבים בחזה;
- תחושת פעימה בצוואר;
- במקרים מסוימים, יתכנו התקפי חולשה והתעלפויות.

פתופיזיולוגיה
טכיקרדיה חדרית מתרחשת בשני ביטויים: טכיקרדיה מונומורפית ופולימורפית. המגוון המונומורפי מאופיין בכך שרצף עוררות הדחף נשמר קבוע. זה קורה כי הביטוי של סוג זה של טכיקרדיה מתרחש אצל אנשים עם לב בריא מבחינה מבנית. במקרים אלו, הפרוגנוזה הקלינית לרוב חיובית. טכיקרדיה פולימורפית חדרית נבדלת על ידי שונות ברצף ההפעלה של החדרים. הגורם למחלה יכול להיות שריר הלב, איסכמיה או מומים גנטיים במבנה של תעלות יונים.
טיפול בטכיקרדיה
טכיקרדיה חדרית מטופלת על ידי חשיפה לתרופות אנטי-ריתמיות, המתבצעת על רקע אמצעים לחיסול המחלה הבסיסית. לידוקאין משמש בדרך כלל כחומר נגד הפרעות קצב. זה ניתן לווריד בשיעור של 1 מ"ג לק"ג ממשקל המטופל. ככלל, מינון זה מגיע ל-100 מ"ג וניתן תוך מספר דקות. אם אין השפעה תוך 15 דקות, התרופה תשתמש שוב באותו

מינון. אם טכיקרדיה חדרית מלווה בירידה בלחץ, היא מוגברת באמצעות אמינים לחץ. זה ישחזר את קצב הסינוס. בְּשיכרון עם גליקוזידים לבביים, טכיקרדיה חדרית מטופלת עם אשלגן כלורי ולידוקאין, או משתמשים בתרופה "Obzidan".
המשך טיפול לאחר התאוששות קצב הלב
כאשר הקצב משוחזר, הפרוגנוזה מוערכת ומתוכננת תוכנית ניהול. רושמים לו טיפול תרופתי או התקנה של קרדיווברטר-דפיברילטור, או אבלציה של קטטר. ישנן גם אפשרויות טיפול משולבות. הם משמשים בדרך כלל אם יש פתולוגיה מבנית רצינית של הלב. אבלציה של צנתר, למשל, יכולה להגביר את היעילות של טיפול אנטי-ריתמי או להפחית את קצב הזעזועים של קרדיווברטר-דפיברילטור מושתל.